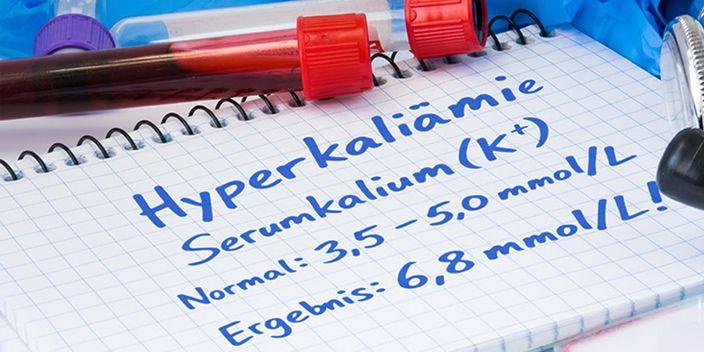
Hyperkaliämie tritt bei bis zu 10 % aller hospitalisierten Patienten auf und ist bei kardiorenometabolischen Patienten, mit gleichzeitiger Herzinsuffizienz, chronischer Nierenerkrankung und/oder Diabetes mellitus, besonders häufig. Da alle Substanzklassen der leitliniengerechten HFrEF-Vierfachtherapie außer SGLT2-Inhibitoren eine Hyperkaliämie begünstigen können, stellt die Elektrolytstörung eine relevante Barriere für die Umsetzung einer die Prognose verbessernden Behandlung dar.Die Reduktion der Renin-Angiotensin-Aldosteron-System-(RAAS-)Blockade wegen Hyperkaliämie ist als äußerste Therapiemaßnahme zu verstehen, da sie das Dekompensationsrisiko wesentlich erhöht. Moderne Kaliumbinder (Patiromer, Natrium-Zirkonium-Cyclosilikat) ermöglichen als „Enabler“ die Aufrechterhaltung einer RAAS-Blockade in Zieldosierung. Bei vergleichbarer Wirksamkeit beider Wirkstoffe deuten Beobachtungsdaten auf Vorteile von Patiromer hinsichtlich Ödemneigung und Hospitalisierungsrisiko hin. Engmaschige Kaliumkontrollen, strukturierte Schnittstellenkommunikation und interdisziplinäre Zusammenarbeit sind für eine nachhaltige Therapieoptimierung unerlässlich.
Bleiben Sie auf dem neuesten Stand: Unsere zertifizierten Fortbildungen vermitteln Ihnen aktuelles Wissen zu interventioneller Kardiologie, Herzinsuffizienz, Rhythmologie und kardiovaskulärer Bildgebung. Profitieren Sie von praxisnahen Fallbeispielen, aktuellen ESC-Leitlinien - jederzeit kostenlos abrufbar.





Kardiale Amyloidose: Moderne Bildgebung und Therapie
Die systemische Amyloidose entsteht durch die Organablagerung fehlgefalteter Proteine, wobei die kardiale Beteiligung mit einer hohen Morbidität und Mortalität einhergeht. Obwohl lange als selten betrachtet, deuten aktuelle Daten darauf hin, dass die kardiale Amyloidose regelmäßig auftritt. Die kardiale Magnetresonanztomografie (Kardio-MRT) bietet eine detaillierte Gewebecharakterisierung und ermöglicht u. a. durch die Bestimmung von Extrazellularvolumen (ECV) und Late Gadolinium Enhancement (LGE) eine differenzierte Erfassung der kardialen Beteiligung und Funktion. Eine Zuordnung des Amyloidosesubtyps allein auf Basis der Kardio-MRT ist jedoch derzeit nicht möglich. Dennoch spielt die Kardio-MRT eine zunehmend wichtige Rolle in der Differenzialdiagnostik bei Verdacht auf eine kardiale Amyloidose. Ein weiterer wichtiger Aspekt der Kardio-MRT ist ihre Fähigkeit, wertvolle prognostische Informationen zu liefern. Sie ermöglicht eine differenzierte Einschätzung des Krankheitsverlaufes, etwa durch die Ermittlung von LGE- und ECV-Veränderungen. Mit der Entwicklung neuer spezifischer Therapien für diese Transthyretin-Amyloidose (ATTR-Amyloidose) wird die Kardio-MRT zunehmend wichtiger als bildgebender Biomarker für das Therapiemonitoring und ermöglicht somit eine bessere Therapiesteuerung.
Am Ende dieser Fortbildung kennen Sie...
Praxiswissen Nephrologie: Optimierung von Diagnose und Therapie der CKD
Die chronische Nierenerkrankung (CKD) stellt eine zunehmende Herausforderung für das Gesundheitssystem dar. Mit einer Prävalenz von etwa 13 Millionen Betroffenen in Deutschland und einer prognostizierten Entwicklung zur fünfthäufigsten Todesursache bis 2040 erfordert die CKD eine verstärkte Aufmerksamkeit nicht zuletzt in der hausärztlichen Praxis. Frühere Limitationen in der Therapie haben zu einer Vernachlässigung der CKD geführt, jedoch haben neue Behandlungsmöglichkeiten das Feld der Nephrologie signifikant erweitert. Aktuelle Leitlinien, sowohl in der Nephrologie als auch in der Allgemeinmedizin, bieten neue Ansätze für die Diagnose und Therapie. Der „Cardio-Kidney-Metabolic“-Ansatz unterstreicht die Bedeutung der CKD im Kontext anderer Erkrankungen wie Diabetes und Hypertonie. Eine effektive Bewältigung der CKD erfordert daher eine enge Zusammenarbeit zwischen Nephrologen, Hausärzten und anderen Fachrichtungen, um der steigenden Patientenzahl gerecht zu werden und innovative Therapieansätze optimal zu implementieren.
Am Ende dieser Fortbildung kennen Sie...
Herz- und Nierenschutz bei Patienten mit Typ-2-Diabetes und Albuminurie
Die pathophysiologischen Zusammenhänge zwischen chronischer Nierenerkrankung (CKD) und Herzinsuffizienz können durch das kardiovaskulär renal-metabolische Syndrom (CKM-Syndrom) sehr gut beschrieben werden. Wenn eine chronische Nierenerkrankung bei Typ-2-Diabetikern mit geschätzter glomerulärer Filtrationsrate (eGFR) und Urin-Kreatinin-Albumin-Ratio (UACR) klassifiziert wurde, stehen mittlerweile vier wirksame pharmakologische Therapieoptionen zur Verfügung, die in den Leitlinien aufgeführt sind.In der Hausarztpraxis können CKD-Screening und -Therapie durch eine gute Organisation und strukturierte Abläufe deutlich verbessert werden. Alle Patienten mit Erkrankungen, die das renale Risiko erhöhen oder die eine bekannte Nierenerkrankung haben, sollten vom Hausarzt ausnahmslos gescreent werden. Dabei sind klare Vorgaben in der Praxis für den Umgang mit Urinproben sowie die Diagnostik der Mikroalbuminurie in der Praxis hilfreich. Nach der leitlinienbasierten Einschätzung des CKD-Stadiums sollte die entsprechende Therapie umgehend vom Hausarzt oder Facharzt eingeleitet werden. Regelmäßige Kontrolluntersuchungen sind zu vereinbaren.
Am Ende dieser Fortbildung kennen Sie...

Polypharmazie im Alter – wie viele Pillen braucht der Mensch?
Infolge der demografischen Entwicklung und der zunehmenden Multimorbidität einer alternden Gesellschaft steigt die Zahl der Patienten, die gleichzeitig mehrere, unterschiedliche Medikamente einnehmen. Polypharmazie ist weitverbreitet, aber nicht per se ein Qualitätsproblem. Dennoch erfordert sie besondere Aufmerksamkeit, da sie das Auftreten von unerwünschten Arzneimittelwirkungen und Arzneimittelwechselwirkungen begünstigt. Daher ist es wichtig, alle regelmäßig eingenommenen Medikamente des Patienten zu kennen und regelmäßig deren Indikation zu überprüfen. Ausgewählte Tools und Listen können dabei helfen, nebenwirkungsreiche beziehungsweise potenziell inadäquate Medikamente (PIM) zu identifizieren und mögliche Alternativen zu finden.
Am Ende dieser Fortbildung kennen Sie...

Morbus Fabry – eine interdisziplinäre Herausforderung
Morbus Fabry ist eine multisystemische, progredient verlaufende lysosomale Speicherkrankheit. Die Pathophysiologie beruht auf Mutationen des Alpha Galactosidase A-Gens. Die klinischen Manifestationen betreffen fast alle Organsysteme, insbesondere Niere, Herz und Nervensystem. Es können sich aber auch Auffälligkeiten an Haut, Gastrointestinaltrakt, Augen und Innenohr zeigen. Erste Symptome treten bereits in der Kindheit auf, wobei männliche Patienten früher und meist schwerer betroffen sind als weibliche. Aufgrund der unspezifischen, heterogenen Symptomatik ist die Erkrankung jedoch nicht einfach zu erkennen. Die korrekte Diagnose wird daher oft erst mit großer Verzögerung im Erwachsenenalter gestellt. Mit einer frühen Diagnose und zeitnahen Therapie können irreversible Organschäden vermieden oder verzögert und schließlich die Lebenserwartung verbessert werden. Als spezifische Therapien stehen die Enzymersatztherapie und die Chaperontherapie zur Verfügung. Die Diagnostik kann mittels einfachem Trockenbluttest von jedem Facharzt durchgeführt werden. Diagnosesicherung und Therapieentscheidung sollten in spezialisierten Zentren interdisziplinär erfolgen.
Am Ende dieser Fortbildung kennen Sie...

Update Hyperlipidämie-Management
Die atherosklerotische Herz-Kreislauf-Erkrankung bleibt mit jährlich über vier Millionen Todesfällen die führende Todesursache in Europa. Das Management folgt laut ESC 2025 einer strikten Risikostratifizierung zur Definition der LDL-Zielwerte, wobei der SCORE2-Algorithmus das primäre Tool zur Einschätzung des 10-Jahres-Risikos darstellt. Patienten mit dokumentierter Gefäßerkrankung oder Diabetes mit Organschäden gehören zur sehr hohen Risikogruppe mit einem Zielwert von unter 55 mg/dl. Bei familiärer Hypercholesterinämie oder einem SCORE2-Wert für ein hohes Risiko gilt ein Zielwert von unter 70 mg/dl. Für das moderate Risiko liegt die Schwelle bei unter 100 mg/dl und für das niedrige Risiko bei unter 116 mg/dl. Zur Präzisierung dienen Lipoprotein(a) sowie bildgebende Verfahren wie der Koronarkalk-Score oder der Karotis-Duplex. Die Therapie kaskadiert von der Lifestylemodifikation über Statine und Ezetimib bis hin zu Bempedoinsäure oder PCSK9-Inhibitoren. Bei Muskelbeschwerden ist eine strukturierte Abklärung sowie ein Statinwechsel oder eine modifizierte Re-Challenge empfohlen.
Am Ende dieser Fortbildung kennen Sie...
COPD und Herz: Kardiovaskuläre Risiken medikamentös beeinflussen
Die chronisch obstruktive Lungenerkrankung (COPD) ist weltweit eine der Hauptursachen für Morbidität und Mortalität. Verlauf und Prognose der COPD werden von verschiedenen klinischen Faktoren beeinflusst, wobei Komorbiditäten eine wichtige Rolle spielen. Nahezu jeder COPD-Patient weist eine oder mehr als eine Begleiterkrankung auf. Kardiovaskuläre Erkrankungen, darunter koronare Herzkrankheit (KHK), Herzinsuffizienz und Arrhythmien, sind die häufigsten koexistierenden Krankheitsbilder bei COPD-Patienten und eine der Hauptursachen für die Mortalität in dieser Bevölkerungsgruppe. Sie werden wegen der sich überlappenden Symptomatik oft nicht erkannt. Zudem werden Medikamente häufig aus unbegründeter Sorge vor Nebenwirkungen zurückbehalten. Erfahren Sie u. a., wie Exazerbation und kardiale Ereignisse zusammenhängen und wie bei COPD eine Herzinsuffizienz in der Hausarztpraxis erkannt und behandelt werden kann.
Am Ende dieser Fortbildung kennen Sie...
Aktuelles Lipidmanagement: Ein Update
Erhöhte Serumkonzentrationen von Low Density Lipoprotein-Cholesterin (LDL-C) sind ein wesentlicher kausaler Risikofaktor für Atherosklerose und kardiovaskuläre Ereignisse. Daher stellt LDL-C den zentralen Parameter im Kontext des Therapiemanagements der Dyslipidämie dar. Die aktuellen Leitlinien der European Society of Cardiology und der European Atherosclerosis Society (ESC/EAS) empfehlen bei Patienten mit sehr hohem kardiovaskulären Risiko einen LDL-C-Zielwert unter 55 mg/dl und eine Reduktion um mindestens 50 % des LDL-C-Ausgangswertes. Lebensstilmaßnahmen wie Gewichtsreduktion bei Übergewicht und Rauchverzicht stellen die Basis des kardiovaskulären Risikomanagements dar. Statine werden nach wie vor als medikamentöse Erstlinientherapie eingesetzt. In der klinischen Routine werden die empfohlenen LDL-C-Zielwerte jedoch häufig nicht erreicht. Ein Grund hierfür ist die oftmals unzureichende Ausschöpfung verfügbarer lipidsenkender Wirkstoffe, die neben Statinen v. a. Ezetimib und PCSK9-(Proproteinkonvertase Subtilisin/Kexin Typ 9-)Antikörper beinhalten. Inzwischen stehen neue Lipidsenker wie Inclisiran und die Bempedoinsäure zur Verfügung. Nahrungsergänzungsmittel können eine sinnvolle Ergänzung darstellen.
Am Ende dieser Fortbildung kennen Sie...

Medikamentöse Therapie der Herzinsuffizienz
Die Herzinsuffizienz ist ein klinisches Syndrom, das durch strukturelle oder funktionelle kardiale Anomalien entsteht und zu reduzierter Auswurfleistung oder erhöhten intrakardialen Drücken führt. Die Prävalenz liegt bei den >70-Jährigen bei 10 %, und sie ist die häufigste Ursache für stationäre Einweisungen. Die moderne Therapie der Herzinsuffizienz mit eingeschränkter Ejektionsfraktion ruht auf den „Fantastic Four“: ARNI/ARB/ACE-Hemmer, Betablocker, MRA und SGLT2-Inhibitoren. Studien wie STRONG-HF belegen, dass eine rasche Initiierung und intensive Aufdosierung dieser Therapie die Mortalität und Hospitalisierungsrate signifikant senken. In der Praxis besteht jedoch oft eine Unterversorgung, insbesondere bei der Erreichung der Zieldosen. Ein moderater Kreatininanstieg bis 30 % ist dabei initial oft tolerabel und spiegelt die gewollte hämodynamische Entlastung der Nieren wider. Bei Komplikationen wie Hyperkaliämie können moderne Kaliumbinder das Absetzen der prognoseverbessernden Therapie verhindern. Vorhofflimmern ist eine häufige Begleiterkrankung und bedarf einer oralen Antikoagulation.
Am Ende dieser Fortbildung kennen Sie...

Eisenmangel – das unterschätzte Defizit
Eisenmangel zählt zu den weltweit häufigsten Mangelzuständen. Er kann alle Altersgruppen betreffen und zur Eisenmangelanämie führen. Eisen hat zentrale Funktionen im Sauerstofftransport, in der zellulären Energieproduktion und in zahlreichen enzymatischen Prozessen. Der Eisenstoffwechsel wird primär über die intestinale Resorption reguliert, wobei Häm-Eisen aus tierischen Quellen effizienter aufgenommen wird als Nicht-Häm-Eisen aus pflanzlichen Quellen. Hauptursachen für Eisenmangel sind ein erhöhter Bedarf (Wachstum, Schwangerschaft), Blutverluste (Menstruation, gastrointestinale Blutungen) und Resorptionsstörungen (z. B. Zöliakie). Am häufigsten treten unspezifische Symptome wie Müdigkeit, Haarausfall und kognitive Defizite auf. Für die labormedizinische Diagnostik sind Hämoglobin, Ferritin und Transferrinsättigung zentral. Die Therapie erfordert eine differenzierte, individuelle Herangehensweise und die Berücksichtigung der jeweiligen Ursachen. Zur Substitution werden bevorzugt orale Eisenpräparate eingesetzt, bei Intoleranz der Eisenpräparate oder Malabsorption ist eine intravenöse Gabe oder der Wechsel auf eine andere Formulierung des Eisens angezeigt. Moderne Präparate wie Eisen(III)-Maltol verbessern vor allem besonders bei chronisch entzündlichen Darmerkrankungen die Verträglichkeit. Um den Therapieerfolg sicherzustellen und eine Über- sowie Unterversorgung zu vermeiden, ist eine laborgestützte Verlaufskontrolle obligat.