Das Reizdarmsyndrom gehört zu den häufigsten gastrointestinalen Fällen in der ambulanten Versorgung. Im Jahr 2021 erschien nach zehn Jahren eine aktualisierte S3-Leitlinie, die bestehende und neue Diagnosekriterien, -verfahren und therapeutische Optionen evaluiert, um praxisrelevante Empfehlungen zu geben. Zentrale Änderungen sind im diagnostischen Vorgehen zu finden sowie in einem neuen multimodalen Therapiekonzept, das Maßnahmen aus Akutmedikation, Mikrobiommodulation, Ernährung und psychischer Entspannung umfasst.
CME-Kure.de bietet Gastroenterologen evidenzbasierte Fortbildungen nach aktuellen Leitlinien. Vertiefen Sie Expertise in Endoskopie, Hepatologie und CED-Therapien. Nutzen Sie praxisnahe Online-Kurse zur Diagnostik von Magen-Darm-Erkrankungen und sichern Sie sich schnell, bequem und kostenlos CME-Punkte.



C. diff.-Infektionen – Aktuelles für die hausärztliche Versorgung
Clostridioides difficile-Infektionen (CDI) gehen mit einer hohen Mortalitätsrate von 20 % einher. Dies gilt vor allem für rezidivierende CDI. Die finanzielle Belastung für das Gesundheitswesen ist erheblich. Eine der Hauptursachen ist ein übermäßiger und unsachgerechter Antibiotikagebrauch, da er die Darmmikrobiota schädigt und somit die Anfälligkeit für eine Besiedlung und Infektion mit pathogenen C. difficile-Stämmen erhöht. Der Erreger wird fäkal-oral über seine ubiquitär vorkommenden Sporen übertragen. Die von der vegetativen Form produzierten Enterotoxine sind für die typischen gastrointestinalen Symptome verantwortlich. Eine zentrale Maßnahme zur Reduktion der CDI-Inzidenz sind der rationale Antibiotikaeinsatz und Antibiotic-Stewardship-(ABS-)Programme. Diese zielen vor allem auf die Einschränkung des Einsatzes von Fluorchinolonen, Cephalosporinen und Clindamycin ab. Bei Verdacht auf CDI ist eine frühzeitige zweistufige Erregerdiagnostik essenziell. Der Einsatz eines spezifischen Engspektrumantibiotikums ist entscheidend, um eine weitere Schädigung der Darmmikrobiota und damit das Risiko für künftige Rezidive zu reduzieren.
Am Ende dieser Fortbildung kennen Sie...
Leberfibrose bei Fettleber/MASLD in der Praxis erkennen – warum und wie
Die Diagnostik der metabolischen Dysfunktion-assoziierten steatotischen Lebererkrankung (MASLD) hat durch die breite Verfügbarkeit nicht invasiver Tests (NIT) und durch neue Therapieoptionen an Bedeutung gewonnen. Diese Fortbildung vermittelt ein praxisorientiertes Stufenkonzept zur Risikostratifizierung – von der Identifikation relevanter Risikokollektive über laborbasierte Scores (z. B. FIB-4) bis zur Elastografie. Sie erläutert die Interpretation von Cut-offs und Graubereichen, adressiert die Unterdiagnose und zeigt, warum der Fibrosegrad der zentrale Prognosemarker ist. Zudem wird der Stellenwert der Fibrosestratifizierung für Monitoring, Überweisung und leberspezifische Therapien eingeordnet.
Am Ende dieser Fortbildung kennen Sie...
Update Immuntherapie beim fortgeschrittenen Plattenepithelkarzinom des Ösophagus
Die Behandlung des fortgeschrittenen Plattenepithelkarzinoms des Ösophagus (ESCC) hat sich durch den Einsatz von Immuncheckpoint-Inhibitoren (ICI) grundlegend verändert. In Kombination mit Chemotherapie oder als Monotherapie verbessern ICI signifikant das Überleben und sind heute integraler Bestandteil der Erst- und Zweitlinientherapie. Diese Fortbildung vermittelt praxisrelevante Einblicke in Studiendaten und Zulassungen, erläutert die Unterschiede zwischen den verfügbaren ICI und zeigt den Stellenwert von PD-L1 als Biomarker auf. Zudem werden Strategien zur Therapiewahl und zum Vorgehen bei Progression vorgestellt.
Am Ende dieser Fortbildung kennen Sie...

Eisenmangel – das unterschätzte Defizit
Eisenmangel zählt zu den weltweit häufigsten Mangelzuständen. Er kann alle Altersgruppen betreffen und zur Eisenmangelanämie führen. Eisen hat zentrale Funktionen im Sauerstofftransport, in der zellulären Energieproduktion und in zahlreichen enzymatischen Prozessen. Der Eisenstoffwechsel wird primär über die intestinale Resorption reguliert, wobei Häm-Eisen aus tierischen Quellen effizienter aufgenommen wird als Nicht-Häm-Eisen aus pflanzlichen Quellen. Hauptursachen für Eisenmangel sind ein erhöhter Bedarf (Wachstum, Schwangerschaft), Blutverluste (Menstruation, gastrointestinale Blutungen) und Resorptionsstörungen (z. B. Zöliakie). Am häufigsten treten unspezifische Symptome wie Müdigkeit, Haarausfall und kognitive Defizite auf. Für die labormedizinische Diagnostik sind Hämoglobin, Ferritin und Transferrinsättigung zentral. Die Therapie erfordert eine differenzierte, individuelle Herangehensweise und die Berücksichtigung der jeweiligen Ursachen. Zur Substitution werden bevorzugt orale Eisenpräparate eingesetzt, bei Intoleranz der Eisenpräparate oder Malabsorption ist eine intravenöse Gabe oder der Wechsel auf eine andere Formulierung des Eisens angezeigt. Moderne Präparate wie Eisen(III)-Maltol verbessern vor allem besonders bei chronisch entzündlichen Darmerkrankungen die Verträglichkeit. Um den Therapieerfolg sicherzustellen und eine Über- sowie Unterversorgung zu vermeiden, ist eine laborgestützte Verlaufskontrolle obligat.
Am Ende dieser Fortbildung kennen Sie...

Sinn und Unsinn von Stuhlanalysen
In der Praxis äußern Patienten vermehrt den Wunsch nach Interpretation von Darmfloraanalysen. Diese Fortbildung eröffnet eine umfassende Perspektive auf fäkale Biomarker sowie deren kritische Bewertung und vermittelt wertvolles Praxiswissen zur Entwicklung einer evidenzbasierten Entscheidungskompetenz. Ein besonderer Schwerpunkt liegt auf den geeigneten Anwendungsgebieten für labordiagnostische Stuhlanalysen und auf dem kompetenten Umgang mit Patientenerwartungen rund um die Darmfloraanalysen.
Am Ende dieser Fortbildung kennen Sie...
Funktionelle Dyspepsie (Reizmagen): Das Mikrobiom als neuer Therapieansatz?
Diese Fortbildung beleuchtet einen von drei Vorträgen führender Experten im Bereich des Darmmikrobioms, die im Rahmen der 76. Jahrestagung der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) 2022 in Hamburg präsentiert wurden. In seinem Vortrag stellt Prof. Vanuytsel MD PhD, Gastroenterologe an einer der größten und renommiertesten Universitätskliniken Europas (Leuven), u. a. die aktuellen Forschungsergebnisse seiner Arbeitsgruppe vor. Sie offenbaren neue Erkenntnisse zur Pathophysiologie der funktionellen Dyspepsie (Reizmagen) und die dabei bedeutende Rolle des Mikrobioms. Die Daten legen nahe, dass eine auf das duodenale Mikrobiom abzielende Behandlung zu einer Verbesserung der Reizmagensymptome führt, die mit einer Verringerung der systemischen Entzündung und Modulation der fäkalen Mikrobiota verbunden ist. Dies könnte den Weg für eine gezieltere und wirksamere Behandlung der funktionellen Dyspepsie ebnen.
Am Ende dieser Fortbildung kennen Sie...
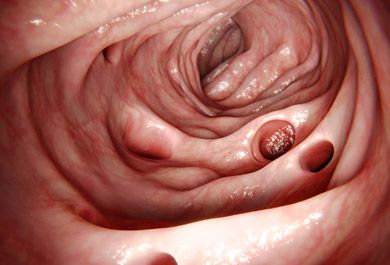
Update: Der Divertikelpatient in der Praxis
Etwa zwei Drittel der älteren Bevölkerung in den westlichen Ländern entwickelt eine Divertikulose. Zum überwiegenden Teil bleibt diese asymptomatisch, doch in etwa 20 % der Fälle kommt es zu persistierenden Beschwerden oder zu einer Divertikulitis. Die Typen der Divertikelkrankheit lassen sich gemäß ihrer Pathologie, ihres Verlaufes und Komplikationsgrades differenziert unterteilen. Häufig sind chronische und rezidivierende Verläufe, daher ist die Abgrenzung der Typen sowie die entsprechende Anpassung von Therapie und Präventionsmaßnahmen von großer Bedeutung.
Am Ende dieser Fortbildung kennen Sie...

Funktionelle Darmerkrankungen: Ernährungsmanagement in der Praxis
Etwa 40 % der globalen Bevölkerung leidet an funktionellen Darmerkrankungen. Diese werden inzwischen als Erkrankungen, die mit Störungen der Darm-Hirn-Achse einhergehen, definiert. Entsprechend der multifaktoriellen Pathogenese spielen die Ernährung und ihr Einfluss auf das Darmmikrobiom bei der Symptomentstehung und -behandlung eine große Rolle. Die Etablierung eines vertrauensvollen Verhältnisses zu den PatientInnen und indikationsspezifische ernährungstherapeutische Empfehlungen können bei funktionellen Darmerkrankungen einen wertvollen Beitrag zum Behandlungserfolg leisten.
Am Ende dieser Fortbildung kennen Sie...

Häufig übersehen: Komorbiditäten bei Typ-2-Diabetes
Bei allen Diabetesformen handelt es sich um Systemerkrankungen, die häufig mit Multimorbidität einhergehen. Typ-2-Diabetes und die Behandlung seiner Komplikationen und Begleiterkrankungen spielen in der hausärztlichen Versorgung eine zunehmend große Rolle. Für eine optimale Behandlung der Komorbiditäten sind neben der richtigen Blutzuckereinstellung zusätzliche Kenntnisse erforderlich. Neben den allgemein bekannten Komorbiditäten des Diabetes wie Polyneuropathie, Kardiomyopathie, zerebrale Durchblutungsstörungen und Nephropathie gibt es bedeutende, aber häufig verkannte Komorbiditäten wie die metabolische Dysfunktion-assoziierte steatotische Lebererkrankung (MASLD), die kardiale autonome diabetische Neuropathie, Sexualstörungen bei Frauen und Männern, diabetesassoziierte Hauterkrankungen sowie Probleme der oralen Gesundheit. Wenig beachtet wird, dass nicht nur die endokrine Funktion der Bauchspeicheldrüse bei Menschen mit Diabetes beeinträchtigt ist, sondern oftmals eine exokrine Pankreasinsuffizienz vorliegt, die auch bei bekannter Diagnose häufig nicht optimal behandelt wird.
Am Ende dieser Fortbildung kennen Sie...

Praxiswissen: Diabetes und Multimorbidität – Teil 2
Typ-1- und Typ-2-Diabetes sind Stoffwechselerkrankungen, die unbehandelt zu zahlreichen Folgeschäden führen können. Zu den Folgeerkrankungen zählen u. a. Krebserkrankungen wie das kolorektale Karzinom, das Pankreaskarzinom und das hepatozelluläre Karzinom. Bei Patienten mit Typ-1-Diabetes besteht neben den typischen Folgeerkrankungen, die aus der Stoffwechselstörung resultieren, eine erhöhte Komorbidität mit anderen immunologisch vermittelten Erkrankungen wie der Autoimmunthyreoiditis und der Zöliakie. Das gleichzeitige Vorliegen eines Diabetes und einer chronisch obstruktiven Lungenerkrankung wirkt sich prognostisch besonders ungünstig aus. Daneben mehren sich Hinweise, dass Diabetespatienten ein erhöhtes Risiko für Demenzerkrankungen aufweisen. Nach Diagnose einer Demenz müssen die Therapieziele angepasst werden. Bei diesen Patienten steht die Vermeidung von Akutkomplikationen wie Hypoglykämie im Vordergrund.